|

●2010年12月号
特集 高齢社会――介護・医療を考える(下)
■ 今、何が起きているか――医療改革の全貌
瀬戸 真一郎
■ 1. はじめに
今、医療は多くの課題を抱えている。
- 「医師不足で、お産が出来ない」
- 「看護師不足で病床が閉鎖になった」
- 「救急に対応できない」
- 「病院から3カ月たったので退院するように言われた」
- 「精神科病床が閉鎖になった」
- 「社会的入院がある」
- 「外来患者が大病院へ集中している」
- 「コンビニ受診が増えた」
- 「医療従事者の過労問題、過労死が話題となっている」
- 「往診をしてくれない」
- 「地域病院の医師不足が続く」
- 「看護師の養成が十分でない」
- 「保健と医療と介護の連携が十分でない」
- 「夜間、休日の医療の確保に不安がある」
- 「在宅での療養生活が難しい」
などの課題があがっている。
私たちはこれらの課題を短期的、中長期的な視野でもって解決していかねばならない。ここでは、最近の動向に注目して、今、日本の医療の抱えている課題について、みていきたい。
■ 2. 医療法と「地域医療計画」
医療法第三〇条では、医療計画は、社会環境の変化に対応した医療体制を構築するために、5年おきに策定され、策定の目的は日常生活圏で、必要とされる医療を確保するために、地域医療の効率化、体系化をはかることとしている。1987年以来、5回の見直しがされている。見直す項目の主なものは、以下の7点である。
- 主として二次医療圏の基準病床数、
- 二次医療圏、三次医療圏の設定、
- 地域医療支援病院の整備、
- 病院、診療所、薬局等の機能および、連携の推進、
- 僻地医療、救急医療の確保、
- 医療従事者の確保、
- 医療供給体制の確保についての計画を作成、
等である。
1987年の第一次医療法改正では、無秩序な増床に歯止めをかけるために、医療資源の地域偏在の是正と医療施設の連携の推進を目指した。同時に高齢化に伴う疾病構造の変化への対応も考慮された。
1992年の第二次医療法改正では、人口の高齢化、疾病構造の変化、医学技術の進歩等に対応し、患者の症状に応じた適切な医療を効率的に提供するための医療施設機能の体系化を行うと共に、患者サービスの向上を図るための患者に対する必要な情報の提供等を行ったもので、具体的には、医療提供の理念の整備、特定機能病院(高度医療への対応)及び療養型病床群の制度化、広告規制の緩和、在宅医療の推進が述べられた。
1997年の第三次医療法改正では要介護者の増大、医療の質の向上に対する要望に対応し、介護体制の整備、日常医療圏における通常の医療需要に対応できるような医療提供体制、患者の立場に立った情報提供体制、医療機関の機能分担の明確化及び連携の促進を図ったものである、具体的には医療提供に当たって患者への説明と理解、診療所への療養型病床群の設置、地域医療支援病院制度の創設、医療計画制度の充実、広告事項の拡大が述べられた。
2002年の第四次医療法改正では、それまでは『その他病床』と呼ばれていた病院病床が「一般病床と療養病床」に区分され、広告規制緩和として、広告可能な事項が見直された。また、医師・歯科医師の臨床研修が努力規定から必修化に変更されている。
2007年の第五次医療法改正では、患者等への医療に関する情報提供の推進の一環として入院診療・退院計画書の作成が義務付けられ、ともに医療計画制度の見直し等を通じた医療機能の分化・連携の推進、地域や診療科による医師不足問題への対応、患者安全の確保、医療従事者の資質の向上、医療法人制度改革として、特別医療法人が廃止となり、「社会医療法人」が設置された。また、有料老人ホームの設置が可能になった。
このように各都道府県の「地域医療計画」は5年ごとの医療法の改正にもとづいてその時点の課題を解決するために、国が策定指針を示し策定が行われている。国は医療法を改正し、策定指針をだし、各都道府県が、「医療計画」を策定するので、どうしても国の意向を、強く受けることになる。
1987年の一次医療計画では、二次医療圏(全国348圏域、2008年現在)を設定し、二次医療圏ごとに、一般病床の必要病床数を策定することになった。これは、当時、病床の過剰圏域があり、その圏域の病床の新増設に知事が中止を勧告することが出来るとしたのである。
また、2007年の第五次医療法改正では、医療機能の分化・連携の推進をし、二次医療圏で、完結するのでなく、圏域を超えた連携を医療法に規定された四疾病(がん、脳卒中、急性心筋梗塞、糖尿病)五事業(小児医療、周産期医療、救急医療、災害医療、地域医療)について記載したこと、このことは、圏域をこえての連携の強化にはなったが、二次医療圏域における医療の完結をあいまいにした点で、また、社会医療法人の設置を認めた点では、都道府県の医療の責任を、公的病院から私的病院に拡大したことで、問題である。また、大部分の都道府県では、時代の要請により、「健康増進計画」「健やか親子計画」「介護支援計画」を含んだ計画になってきている。
「地域医療計画」は、今、中間評価の時期を迎えている。また、第六次医療計画の骨子が2011年度中には策定される。このことから、「第五次地域医療計画」の中間評価、六次地域医療計画の策定のための調査等の会議には、各立場で積極的な参加が望まれる。
■ 3. 新自由主義と医療改革
2009年度の医療費は35.3兆円に達し、このうち75歳以上の占める割合44.2%、12兆円に達している。新自由主義の考え方が強かった小泉内閣は、社会保障費全体を抑制しようとした。2001年、「骨太方針」では医療・介護・福祉・教育の市場競争原理の導入を掲げ、「骨太方針2006」で、2006年から11年度までに社会保障費1.1兆円、毎年2000億円の抑制目標を達成するとした。
その具体的な方法としては、図(資料1、資料2)にみられるような施策がとられた。福祉、医療に関係した分野では、2004年の年金改悪、2005年の介護保険の改悪、2006年以降、医療関連法改定にもとづく諸制度の改悪が行われている。
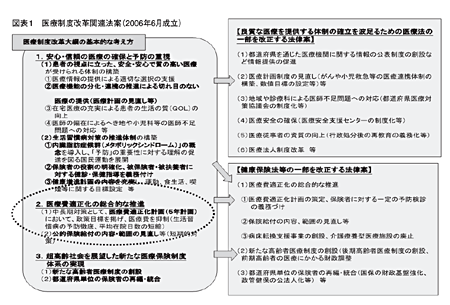
(資料1・クリックで拡大します)

(資料2・クリックで拡大します)
特に、医療関連法の改悪では、医療費の適正化の総合的推進(実質は抑制)を、前面に出しての改悪が行われた。医療費が入院期間と相関することから「平均在院日数」の短縮と増加しているメタボリック症候群関連疾患に注目した「特定健診、特定保健指導」の実施を中心とした制度改正が行われた。これは同時に、かかりつけ医の過大の負担(在宅医療の充実)、介護難民の増加(療養型病床群の削減)、市町村責任の放棄(保険者の役割の明確化)、高齢者の医療制限(高齢者医療制度の創設)等をもたらしている。
また、医師研修医制度が2004年に改正され、その結果、研修医が都会の大規模の市中病院にかたより、地方都市の病院、地方の大学病院では、研修医不足が起こっている。さらに、大学病院の独立行政法人化の要因も加わり、市中病院から中堅の医師を大学病院に、呼び戻す必要性が生じている。さらに医師不足と地方財政の悪化を理由とした病院の再編、独立行政法人化、指定管理者制度の移行、公営企業法全面適用、PFI事業の導入、公的病院の民間への移譲等が全国各地で起こっている。これらのことは、公立病院のガイドライン(2007年)が示されたことにより、より拍車がかかっている。また、地方財政健全化法(2007年6月)、平成の大合併(2010年3月)、なども、関連を持ちながら進められている。
政権交代後、民主党は「骨太方針2006」が定めた社会保障費抑制路線の撤回を明記し、医療をめぐっては、従事者の増員や、救急・小児・外科等の医療提供体制の再建など医療崩壊の阻止には9000億円程度を充てること、医師数については現在の1.5倍程度まで増員する等をあげている。また、医療保険制度の見直しには8500億円を用意する。後期高齢者医療制度については、「年齢で差別する制度は廃止する」とし、同制度の廃止によって後期高齢者が流入する国民健康保険の負担増を、国が支援することを明記。被用者保険制度と国保を段階的に地域保険に統合していく道筋も描いている。しかし、具体的な作業は遅れている。
■ 4. 医療費適正化計画の方向性
医療費適正化計画の短期的目標としては「メタボリック対策」を、中長期対策としては「平均在院日数の短縮」をあげている。
2015年度において、メタボリックシンドロームの該当者及び予備群を2008年度と比べて25%減少させるという目標を念頭に置きつつ、2012年度において達成すべき目標を、特定健康診査の実施率は2012年度において、40歳から74歳までの対象者の70%以上が特定健康診査を受診することとする。特定保健指導の実施率は2012年度において、当該年度に特定保健指導が必要と判定された対象者の45%以上が特定保健指導を受けることとする。そして、メタボリックシンドロームの該当者及び予備群(特定保健指導の実施対象者)の減少率は2012年度において、当該年度に特定保健指導が必要と判定された対象者が、2008年度と比べて10%以上減少することとした。
療養病床の病床数は全国35万床(2006年度)であるが、減少させる方向で、検討がされている。平均在院日数は医療制度改革大綱(2005年12月政府・与党医療改革協議会)等において、2015年度までに、全国平均の平均在院日数については、最短の長野県との差を半分に短縮する長期目標が定められている。
これらの目標を達成することにより、国民医療費を次のようにすると試算している。国民医療費は、2006年度の医療制度改革の実施前で、2008年は37兆円程度、2015年度は47兆円程度になると推計されるが、この改革実施後では、2008年度は35兆円程度、2015年度は44兆円程度になると見通されており、10兆円の増加となるところが9兆円の増加に抑えられていることから、医療費適正化の効果は、2015年度で約1兆円程度と考えられている。しかし、「メタボリック対策」および「平均在院日数の短縮」は、成果が上がっているとはいえない。
ところで、2009年度の国民医療費は35兆3000億円であり、ここ数年、毎年3〜4%増加している。過去10年の推移を振り返ると、国民医療費の伸び率は、2006年度を除いて国民所得の伸び率を上回っている。70歳以上の医療費は15兆5000億円で全体の44%を占めている。介護保険制度の導入により国民医療費の対象範囲が小さくなった2000年度を除き、また1999年度及び2001年度を除く各年度において、患者の一部負担増や診療報酬のマイナス改定といった国民医療費の抑制につながる取組を行ってきているが、こうした取組がない年においては、国民医療費は概ね年間1兆円(年率約3〜4%)ずつ伸びる傾向にある。
また、老人医療費についてみると、1999年度から2004年度までほぼ横ばいの額となっているが、これについては、2000年度には介護保険制度の導入に伴って老人医療費の一部が対象範囲から除外されるようになったこと、2006年10月からはそれまでの70歳以上としていた老人医療費の対象範囲が段階的に75歳まで引き上げられることとなったことにも留意する必要があり、医療費の伸びの多くは高齢者の医療費の伸びによるものである。人口の高齢化の進展に伴い、今後も老人医療費が国民医療費に占める割合は増加し、2025年度においては半分程度を占めるようになると予想されている。
■ 5. 公立病院改革ガイドライン
国は「公立病院改革ガイドライン」(2007年12月24日付総務省自治財政局長通知)を策定し、病院事業を設置する地方公共団体に対して2008年度内に改革プランを策定し、経営改革に取り組むよう要請した。
- 財務の改善関係(経常収支比率、職員給与費比率、病床利用率など)、
- 公立病院として提供すべき医療機能の確保関係など(一般会計からの所定の繰出後、「経常黒字」が達成される水準を目途、病床利用率が過去3年連続して70%未満の病院は病床数等を抜本的見直し)、
- 再編・ネットワーク化(都道府県は、医療計画の改定と整合を確保しつつ、主体的に参画、二次医療圏等の単位での経営主体の統合を推進、医師派遣拠点機能整備推進。病院間の機能重複を避け、統合・再編含め検討、モデルパターンを提示)
- 経営形態の見直し(人事・予算等に係る実質的権限、結果への評価・責任を経営責任者に一体化、選択肢として、地方公営企業法全部適用、地方独立行政法人化、指定管理者制度、民間譲渡を提示、診療所化や老健施設、高齢者住宅事業等への転換なども含め、幅広く見直し)
等でした。
その結果、2010年3月現在、都道府県では44団体、市町村では606団体、合計650団体(99.1%)[928病院]がプランを策定した。具体的には、経常収支黒字化に係る計画は、928病院のうち、2011年度までに黒字化を目標としているのは596病院(64.2%)でした。928病院のうち、2009年度までに再編・ネットワーク化計画を策定した病院は328病院(35.3%)。また、検討中の病院は494病院(53.2%)でした。
経営形態の見直しに係る計画では、928病院のうち、経営形態の見直しを行っていない病院(地方公営企業法財務適用の病院)は521病院で、うち484病院(92.9%)が経営形態の見直しを行う予定または見直しを検討中でした。また、すでに経営形態の見直しを行っている病院(地方公営企業法財務適用以外の病院)は407病院で、うち188病院(46.2%)が更に経営形態の見直しを行う予定または見直しを検討中でした。
具体的に主な例を挙げると、
- 「2013年度末を目途に、つがる西北医療圏内の五病院機能を再編することで合意」
- 「2007年4月に岩手県立病院と釜石市立病院を統合、再編」
- 「2008年4月の登米市の4病院3診療所体制から2011年4月を目途に3病院4診療所体制に再編」
- 「2008年4月に山形県立日本海病院と市立酒田病院を統合、再編し、地方独立行政法人化」
- 「2011年4月に横須賀市立市民病院において市立うわまち病院と同一の経営形態(同一の指定管理者による運営)に移行し、2病院相互の医療機能を補完し、連携」
- 「2009年10月に地方独立行政法人を設立し、医療法人が経営する病院を統合、再編し、桑名市民病院分院として開院」
- 「2014年度を目途に、高松市民病院と香川病院を移転統合して新病院を整備し、塩江病院をその附属医療施設とする再編」
- 「2013年度を目途に、高知県立安芸病院と県立芸陽病院を統合、再編し、新病院を開院」
- 「2011年4月を目途に、伊万里市立市民病院と町立病院を統合、再編し、一部事務組合が経営主体で運営」
- 「2009年4月に長崎県と島原地域、5島地域及び対馬地域の5市1町が「長崎県病院企業団」を設立」
などでした。
本ガイドラインは、地域の医療サービス利用者・提供者のニーズ、地域医療のあり方、公立病院の持続可能性、医師の人間関係を優先したものとはいえず、「病院の赤字をなくすことを前面に出したもの」であり、「収益を上げる」ことが最大の目標に成っており、自治体財政健全化法の下に、公立病院特例債・退職手当債等の財政措置によって、公立病院を統廃合や運営形態変更に追い込む内容となっているという問題点を内包している。しかし、公立病院の経営悪化は地方での医師不足の深刻化や病院事業をめぐる社会環境(医師不足、診療報酬引き下げ、自治体財政悪化など)によるところが大きいといわれている。医師や看護師確保対策など基本的対策を講じることなく、経営改革のみを急げば、結果として地域医療の崩壊や「医療の貧困」状況に拍車をかけることになりかねない。また、公立病院の厳しい運営状況に追い打ちをかけ、安易な廃止・統合・民間移譲・運営形態変更を容易にする内容であり、十分に検討し実施すべきであると考える。
■ 7. 新しい臨床研修医制度
新しい臨床研修制度は2004年4月1日にスタートした。プライマリ・ケアを中心とした幅広い診療能力の習得を目的として、2年間の臨床研修を義務化するとともに、適正な給与の支給と研修中のアルバイトの禁止などが定められた。2004年度の研修医の平均給与(年収)は365万円となり2003年度の265万円から約100万の増加を見せ、なかでも大学附属病院で204万円から318万円へと114万円の大幅増となった。
新医師研修制度のマッチング結果を見ると大学病院が占める割合は、初めて半数を割り込んだ05年以降、低下に歯止めはかかっているが、約70%の研修医が集中していたマッチング導入前(2003年)と比べると2011年度は47.9%であり、「医局離れ」がほぼ定着した。
都道府県別では、医師研修のマッチング数の最も多いのは東京の1409名で、神奈川579名、大阪624名、愛知489名、福岡438名、兵庫343名が続いた。最も少なかった宮崎の30名で、50名以下の少ない県は山梨36名、佐賀38名、鳥取44名、島根45名、富山46名である。
このように、新医師研修制度によって、研修医は都市の市中病院に集中する結果となっている。新研修医制度は、バイトを禁止し、研修医に賃金を与えることで、生活が安定し研修が出来るようになったが、都市の市中病院に研修医が集中し、地方には研修医が来なくなった。その結果、地方の医師不足を増長する結果となっている。
■ 8. 地域医療再生計画
地域医療再生計画が、各県で取り組まれている。これは、2009年度第一次補正予算において、地域の医師確保、救急医療の確保など、地域における医療課題の解決を図るため、都道府県に「地域医療再生基金」を設置し、従来の病院ごとの支援ではなく、都道府県が策定する「地域医療再生計画」に基づく対象地域全体への支援が行われつつある。
これには、大学医学部に「地域医療等の寄附講座」を設置するとともに、地域枠の入学枠が設けられ、医学生に奨学金貸与し、貸与期間の1.5倍の地域での診療を義務付けている。対象地域としては原則二次医療圏とし、期間は2013年までの5年間、予算は25億円で94地域、2350億円である。
各都道府県の地域医療再生計画を見ると、
- 「医師不足の深刻な○○医療圏の再生」
- 「救急医療体制の完結を図る○○医療圏の再生」
- 「救急・周産期医療、医療連携等の重点化」
- 「公立三病院の機能分担と連携について重点化」
- 「医師・看護師の確保とともに医師不足を補うための対策に重点化」
- 「地域における医師確保を図るため、大学への寄付講座の設置、医学部の地域枠の設定等により医師派遣の体制を構築」
- 「周産期医療から療育まで」
- 「病院間の機能分化、郡市医師会との連携強化」
- 「看護学生奨学金の拡大」
- 「基幹的病院創設事業」
などが計画されている。地域医療再生計画終了時には、どの都道府県も「体制が構築される」としている。
地域医療再生計画の中には、連携の名の下に、二次医療圏を越えての施策があり、はじめから、二次医療圏を越える地域指定がされるなどしていて、今後の地域医療計画における「二次医療圏」のあり方に課題を残している。また、地域医療再生計画を立てている地域は、94地域で、348圏域の27%に過ぎない。今後、地域を広げる必要があると考える。
各都道府県において、どの地域が再生計画対象地区か、どのような地域医療を目指すのか、「地域医療を考える会」などの住民組織、当該市町村、保健所、労働組合連合体、党等が関心を持つべきであろう。その際、「地域枠医学生の養成プログラムの作成」「看護学生の奨学金の拡大」「地域シンポジュウムの開催」等、真の地域医療のありかたとつながる事業もあり、評価されるが、反面、「連携強化のみに解決作もとめる事業」「責任を地方に転嫁する危険性のある事業」等の「小泉構造改革」で提起された「市場原理主義の導入」の側面が出てくる可能性があることは、十分に認識すべきである。
■ 9. おわりに
1948年、世界保健機関(WHO)で、「健康とは、肉体的、精神的、そして社会的に完全に良好な状態であり、単に疾病や虚弱さがないというだけではない」と定義されている。また、日本国憲法第二五条では「すべて国民は、健康で文化的な最低限度の生活を営む権利を有する。国は、すべての生活部面について、社会福祉、社会保障及び公衆衛生の向上及び増進に努めなければならない」としている。
この2つの視点で持って、地域の健康はどうなのかを見るとき、地域の健康実態を把握し、二次医療圏の「地区診断」をし、対策を考えるべきである。その時、「地域医療計画」は主要な資料である。また、全国各地で「公立病院のガイドライン」「医療費適正化計画」「地域医療再生計画」等が、次々と話題になっている。これらを検討して、二次医療圏で対策を考えるべきである。
2012年は、介護報酬と診療報酬が同時改定される年である。また、介護報酬、医療報酬ともに、2002年来、マイナス改定がされてきたが、2008年、介護報酬がプラス3.0%、2010年医療報酬が、プラス0.19%の改定になっている。
これらは、「介護従事者の人材確保・処遇改善」「救急、産科、小児、外科等の医療の再建」「病院勤務医の負担軽減」「がん医療、認知症医療、感染症対策、肝炎対策、精神科入院医療、歯科医療費の改善」を求めたものである。2012年にどのような改定が行われるか注目すべきである。
その際、多くの経費をかけて施策を展開しているデンマーク、スウェーデン等の社会民主義国家の保健、医療、福祉の施策も参考にすべきであろう。
今、安定した地域医療提供体制確立と医療基盤の充実にむけ、地域の住民、医療提供者、労働者は連携して、全力で取り組んでいくことが必要である。その際、「地域医療推進会議」「地域医療を考える会」等の核となる民主的な、継続的な会の組織化が必要である。財政の健全化のみを前面に出しての改革は避けるべきである。
(資料3・クリックで拡大します)
|